.
Análise de Kuo sobre iPhone 16 as pré-encomendas da série mostraram:
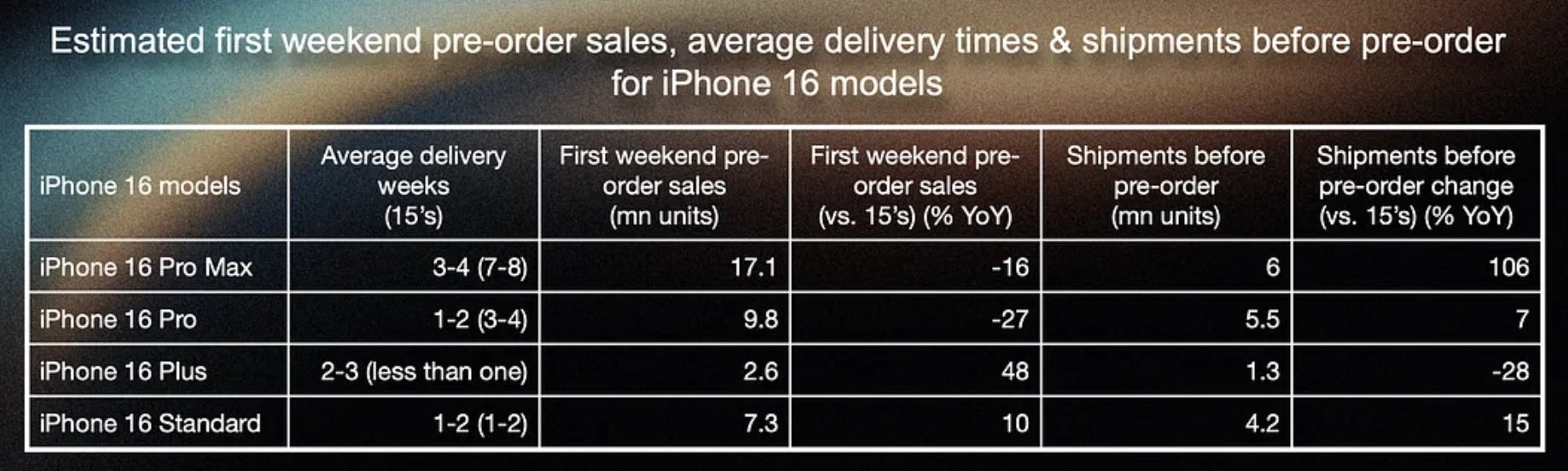
- As vendas do iPhone 16 Pro Max caíram 16% em comparação ao ano passado.
- As vendas do iPhone 16 Pro caíram 27% em comparação ao ano passado.
- iPhone 16 Mais 48% acima do ano passado.
- iPhone 16 um aumento de 10% em relação ao ano passado.
Uma coisa que podemos tirar desses números é que a demanda neste fim de semana pelos modelos não Pro melhorou mais do que a demanda vista pelos 16 aparelhos Pro. Os 37 milhões de telefones vendidos no geral representam uma queda de 12,7% em relação ao número de iPhone 15 modelos adquiridos durante o fim de semana de abertura das pré-encomendas do ano passado.

O analista Kuo analisa as pré-encomendas do iPhone 16. | Crédito da imagem-Ming-Chi Kuo
Graças aos maiores rendimentos de produção da câmera periscópica Tetraprism, que a Apple está adicionando ao iPhone 16 Pro modelo deste ano, a empresa conseguiu aumentar a produção de seu modelo top de linha iPhone 16 Pro Max para 6 milhões de unidades antes do lançamento, um aumento de 106% ano a ano. Kuo acrescenta que acredita que a Apple pode recorrer a estratégias de produtos mais agressivas no próximo ano, caso a Apple Intelligence não ajude a aumentar iPhone 16 embarques em 2025.
“Um dos principais fatores para a demanda menor do que a esperada pela série iPhone 16 Pro é que o principal ponto de venda, Apple Intelligence, não está disponível no lançamento junto com o lançamento do iPhone 16. Além disso, a intensa competição no mercado chinês continua a impactar a demanda do iPhone.”-Ming-Chi Kuo, analista da Apple, TF International
Se você deseja experimentar o Apple Intelligence sem demora, aqueles que compraram um iPhone 16 modelo pode instalar iOS 18.1 beta assim que receberem o aparelho. Isso também é possível para iPhone 15 Pro e iPhone 15 Pro Max proprietários. Fora da vida útil da bateria, a instalação do iOS 18.1 Beta no meu iPhone 15 Pro Max não resultou em nenhum problema. Apenas certifique-se de fazer backup do seu telefone antes de instalar o Beta.

A Apple fez pré-encomendas de 37 milhões de unidades do iPhone 16 neste fim de semana de abertura. | Crédito da imagem-Ming-Chi Kuo
Antes do início das pré-encomendas na última sexta-feira, a Apple havia enviado 4,2 milhões iPhone 16 unidades, 1,3 milhões iPhone 16 Mais unidades, 5,5 milhões iPhone 16 Pro unidades e 6 milhões iPhone 16 Pro Max unidades. Devido ao menor número de pré-encomendas, os prazos de entrega para as iPhone 16 Pro os modelos foram mais rápidos do que os prazos de entrega para os iPhone 15 Pro unidades no ano passado.
.